Vous observez un dépôt blanc jaunâtre au fond d’une plaie et vous vous demandez ce que c’est ? Il s’agit très probablement de fibrine, une substance naturelle produite par votre organisme pour réparer les tissus abîmés. Comprendre son rôle vous aide à mieux surveiller la cicatrisation et à savoir quand intervenir. Voici ce que nous allons voir ensemble :
- Ce qu’est exactement la fibrine et comment elle se forme
- Comment la reconnaître visuellement sur une plaie
- Quand elle devient problématique pour la cicatrisation
- Les gestes adaptés et le moment où consulter
Entrons dans le vif du sujet pour démystifier cette protéine essentielle à votre santé.
Définition de la fibrine
La fibrine est une protéine fibreuse qui constitue l’armature solide d’un caillot sanguin. Elle forme un réseau de fils microscopiques enchevêtrés, comme un filet tissé serré. Ce maillage piège les cellules sanguines et consolide le bouchon hémostatique.
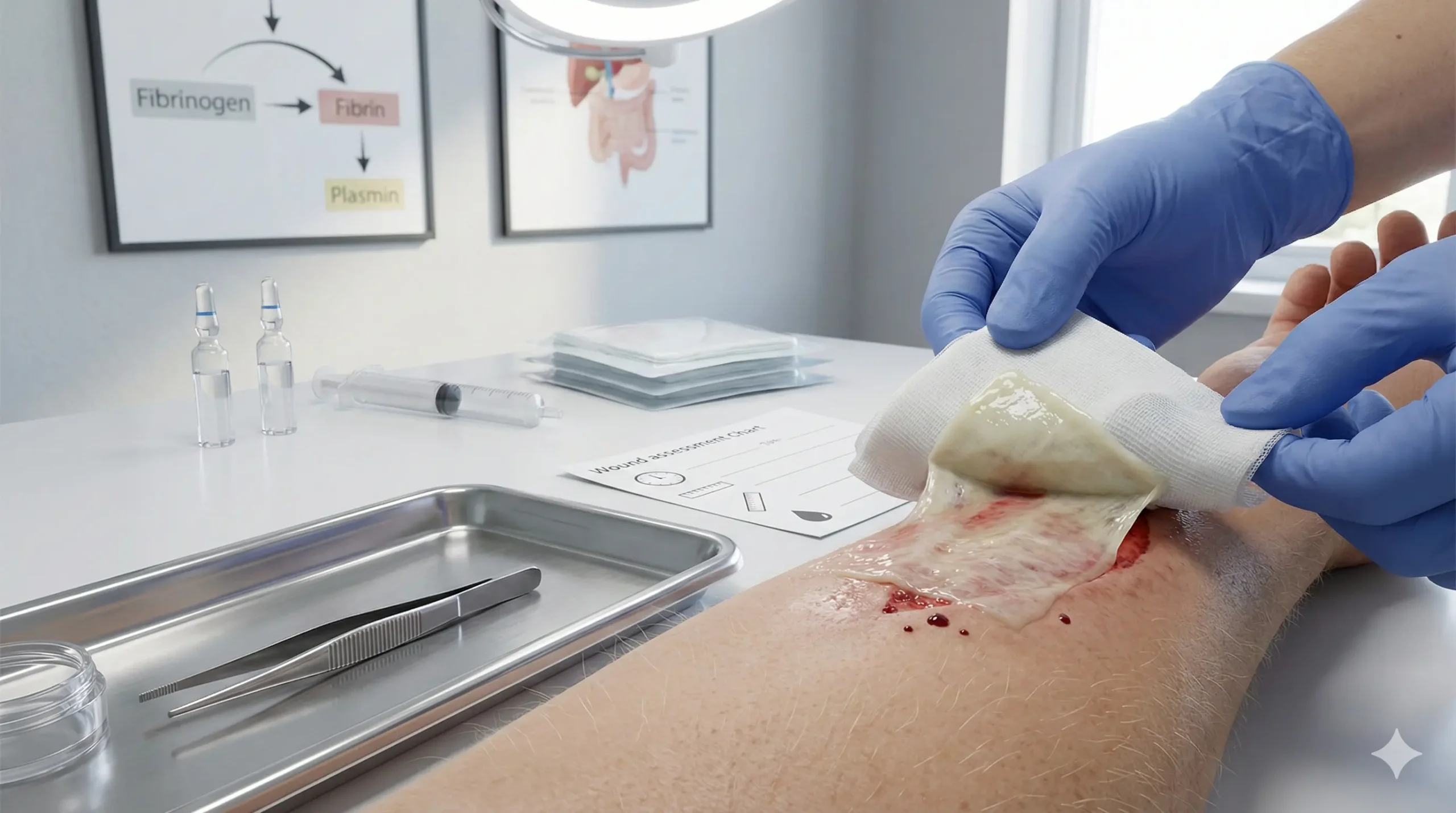
Sur une plaie ouverte, la fibrine apparaît sous forme d’un dépôt visible. Elle se présente généralement en couche blanchâtre, crème ou jaune pâle. Cette matière gélatineuse tapisse le fond de la lésion. Elle signale que votre corps active ses mécanismes de réparation.
La fibrine n’est pas un corps étranger. Elle représente une étape normale du processus de cicatrisation. Son apparition témoigne du travail de reconstruction tissulaire en cours.
Fibrinogène et fibrine : quelle différence
Le fibrinogène circule en permanence dans votre sang sous forme soluble. Cette protéine fabriquée par le foie reste dissoute dans le plasma. Son taux normal varie entre 2 et 4 grammes par litre de sang.
La fibrine, elle, est la version insoluble du fibrinogène. La transformation s’opère uniquement lors d’une lésion vasculaire. Le fibrinogène soluble devient alors fibrine insoluble, capable de former des structures tridimensionnelles.
Voici la distinction essentielle :
| Caractéristique | Fibrinogène | Fibrine |
|---|---|---|
| État physique | Soluble (liquide) | Insoluble (solide) |
| Localisation | Circule dans le sang | Fixée au site lésionnel |
| Fonction | Matière première | Structure de réparation |
| Présence | Permanente | Temporaire (lésion) |
Cette transformation représente une étape clé de la coagulation. Sans elle, aucun caillot stable ne pourrait se former.
Comment se forme la fibrine (coagulation et thrombine)
La formation de fibrine suit une cascade d’événements biologiques précis. Tout commence lorsqu’un vaisseau sanguin subit une brèche. Votre organisme déclenche alors la coagulation en quelques secondes.
La thrombine joue le rôle central dans ce processus. Cette enzyme transforme le fibrinogène circulant en monomères de fibrine. Ces monomères s’assemblent spontanément pour créer des polymères, formant ainsi un réseau tridimensionnel.
Le réseau initial reste fragile. Une autre enzyme, le facteur XIII activé, intervient ensuite. Elle crée des liaisons covalentes entre les fibres de fibrine. Ces connexions renforcent considérablement la structure. Le caillot devient alors beaucoup plus résistant à la pression sanguine.
Les plaquettes participent activement à cette construction. Elles s’agrègent sur le site lésé et s’accrochent au réseau de fibrine. Cette collaboration plaquettes-fibrine génère un bouchon solide et étanche. Le saignement s’arrête généralement en 3 à 10 minutes pour une plaie superficielle.
À quoi sert la fibrine dans le corps
La fibrine remplit trois missions vitales pour votre organisme. Premièrement, elle arrête le saignement en consolidant le caillot. Sans ce filet protéique, vous perdriez du sang même pour des coupures mineures.
Deuxièmement, elle stabilise le bouchon hémostatique. Les plaquettes seules formeraient un agrégat fragile. La fibrine les entoure et les maintient ensemble. Elle résiste ainsi au flux sanguin et aux mouvements.
Troisièmement, elle crée une matrice pour la cicatrisation. Les cellules réparatrices (fibroblastes, cellules endothéliales) utilisent ce réseau comme échafaudage. Elles migrent le long des fibres de fibrine pour reconstruire le tissu endommagé.
Cette protéine intervient aussi dans d’autres processus physiologiques. Elle participe à la réponse inflammatoire. Elle module la perméabilité vasculaire. Elle influence même la migration cellulaire lors de la réparation tissulaire.
Fibrine sur une plaie : est-ce normal
Oui, observer de la fibrine sur une plaie constitue souvent un signe positif. Cette présence indique que votre corps enclenche ses mécanismes de réparation. Elle apparaît particulièrement sur les plaies un peu profondes ou suintantes.
Vous verrez davantage de fibrine sur certains types de lésions. Les écorchures superficielles en produisent moins. Les plaies punctiformes ou incisées plus profondes en génèrent davantage. Les zones humides (bouche, zones de macération) montrent souvent des dépôts plus visibles.
La fibrine devient problématique dans certaines situations :
- Accumulation excessive formant une couche épaisse
- Présence persistante au-delà de 7 à 10 jours
- Association avec des signes d’infection (odeur, pus)
- Plaie chronique qui stagne depuis plusieurs semaines
Sur une plaie évoluant normalement, la fibrine se résorbe progressivement. Le tissu de granulation rouge et sain la remplace. Ce processus prend généralement 5 à 14 jours selon la profondeur lésionnelle.
À quoi ressemble la fibrine sur une plaie (aspect, couleurs, texture)
La fibrine présente des caractéristiques visuelles reconnaissables. Sa couleur varie du blanc nacré au jaune pâle, parfois crème. Cette teinte dépend de la concentration en protéines et de l’ancienneté du dépôt.
La texture apparaît gélatineuse ou légèrement collante. Vous pouvez observer un aspect uniforme en “tapis” couvrant le fond de la plaie. Parfois, la fibrine forme des filaments visibles à l’œil nu. Ces structures rappellent de fines toiles d’araignée translucides.
L’emplacement privilégié se situe au fond des plaies creusées. Sur les zones exposées à l’air, la fibrine sèche partiellement. Elle adopte alors un aspect plus rigide et opaque.
La quantité varie selon plusieurs facteurs. Une plaie très exsudative (qui suinte beaucoup) produit davantage de fibrine. Les troubles circulatoires favorisent aussi son accumulation. Le diabète, en ralentissant la cicatrisation, peut prolonger sa présence.
Fibrine, pus, croûte, nécrose : comment les différencier
Distinguer ces quatre éléments vous aide à évaluer l’état de votre plaie. Chacun signale une situation différente nécessitant une approche spécifique.
| Élément | Couleur | Aspect | Signification | Odeur |
|---|---|---|---|---|
| Fibrine | Blanc, crème, jaune pâle | Gélatineux, filamenteux | Cicatrisation normale | Absente ou neutre |
| Pus | Jaune foncé, vert, gris | Épais, crémeux | Infection active | Souvent désagréable |
| Croûte | Brun rouge, noir | Sec, rigide | Sang/sérum séché | Absente |
| Nécrose | Noir, brun foncé | Sec ou humide | Tissu mort | Parfois fétide |
La fibrine reste translucide et souple. Le pus apparaît opaque et s’écoule facilement. La croûte forme une barrière dure en surface. La nécrose touche le tissu profond avec une zone noirâtre adhérente.
La confusion fibrine-pus reste fréquente. Le contexte vous guide : une plaie sans douleur excessive, sans rougeur extensive, sans fièvre présente probablement de la fibrine. Les signes inflammatoires marqués orientent vers l’infection.
La nécrose nécessite une attention médicale rapide. Ce tissu mort empêche la cicatrisation et favorise les infections. Son retrait relève toujours d’un professionnel de santé.
Pourquoi la fibrine peut ralentir la cicatrisation
Une fibrine trop abondante crée une barrière physique. Cette couche épaisse empêche les cellules réparatrices d’atteindre le fond de la plaie. Les fibroblastes et les cellules épithéliales ne peuvent pas migrer correctement.
Le milieu sous cette couche de fibrine stagne. L’oxygène pénètre difficilement. Les nutriments circulent mal. Ces conditions défavorables ralentissent la formation du tissu de granulation. La plaie reste bloquée en phase inflammatoire.
Plusieurs facteurs favorisent cette accumulation excessive :
- Exsudat abondant (plaie très suintante)
- Macération due à l’humidité excessive
- Mauvaise circulation sanguine (insuffisance veineuse, artériopathie)
- Diabète avec glycémie mal contrôlée (HbA1c > 7 %)
- Pression répétée sur la zone (escarres)
- Tabagisme actif (réduit l’oxygénation tissulaire)
- Dénutrition (manque de protéines, vitamines C, zinc)
Les plaies chroniques présentent souvent ce problème. Un ulcère de jambe stagnant depuis plus de 6 semaines accumule fréquemment de la fibrine. Cette couche perpétue le cercle vicieux du retard cicatriciel.
L’âge influence aussi ce phénomène. Après 65 ans, la cicatrisation ralentit naturellement de 20 à 40 %. La fibrine persiste donc plus longtemps sur les plaies des personnes âgées.
Que faire en cas de fibrine sur une plaie (soins et pansements)
Vos premiers gestes déterminent l’évolution de la plaie. Lavez-vous toujours les mains avant et après chaque soin. Utilisez du savon pendant au moins 30 secondes. Séchez avec une serviette propre ou à usage unique.
Nettoyez la plaie avec du sérum physiologique en dosettes stériles. Versez doucement sans frotter. Laissez le liquide emporter les débris. Séchez délicatement la peau périlésionnelle en tamponnant. Évitez absolument l’alcool, l’eau oxygénée ou la Bétadine® dermique qui retardent la cicatrisation.
Le choix du pansement dépend de l’exsudat. Pour une plaie peu suintante avec fibrine fine, privilégiez les hydrocolloïdes. Ils maintiennent un milieu humide favorable. Pour une plaie moyennement exsudative, les hydrofibres ou les alginates absorbent l’excès tout en préservant l’humidité nécessaire.
Changez le pansement selon les recommandations du fabricant. Généralement, comptez 1 à 3 jours pour les pansements absorbants. Les hydrocolloïdes tiennent jusqu’à 5 à 7 jours si la plaie n’est pas infectée.
Surveillez quotidiennement plusieurs paramètres. Notez l’évolution de la douleur sur une échelle de 0 à 10. Observez la couleur des écoulements. Vérifiez l’absence de rougeur s’étendant au-delà de 2 centimètres autour de la plaie. Mesurez la taille de la lésion chaque semaine.
Faut-il enlever la fibrine (débridement : quand et comment)
Le retrait de la fibrine porte le nom de débridement. Cette intervention devient nécessaire lorsque la couche freine la cicatrisation. Les professionnels de santé évaluent plusieurs critères avant de décider.
Le débridement s’impose dans ces situations :
- Fibrine épaisse (> 2-3 millimètres) couvrant plus de 50 % du lit de la plaie
- Stagnation de la cicatrisation depuis plus de 2 semaines
- Plaie chronique (ulcère, escarre) présentant une fibrine adhérente
- Signes d’infection sous-jacente nécessitant un nettoyage profond
Plusieurs méthodes existent selon le contexte. Le débridement mécanique doux utilise des compresses humides ou des instruments adaptés. Le soignant retire progressivement les couches superficielles. Cette technique convient aux dépôts peu adhérents.
Le débridement autolytique exploite les enzymes naturelles du corps. Des pansements hydrogels ramollissent la fibrine sur plusieurs jours. Cette méthode douce évite la douleur. Elle prend 3 à 7 jours pour être efficace.
Le débridement instrumental ou chirurgical relève du médecin ou de l’infirmière formée. Il utilise des instruments stériles (curette, scalpel). Cette approche s’applique aux fibres épaisses et adhérentes. Elle peut nécessiter une anesthésie locale selon la sensibilité de la zone.
Ne tentez jamais d’arracher la fibrine vous-même. Vous risquez de provoquer un saignement, d’augmenter la douleur et d’endommager le tissu sain sous-jacent. Consultez toujours un professionnel pour cette intervention.
Dissolution de la fibrine : fibrinolyse, plasmine et D-dimères
Votre organisme possède un système naturel pour éliminer la fibrine devenue inutile. Ce processus s’appelle la fibrinolyse. Il évite l’accumulation de caillots et rétablit une circulation normale après réparation.
La plasmine représente l’enzyme clé de cette dissolution. Elle découpe les fibres de fibrine en fragments solubles. Ces morceaux sont ensuite éliminés par la circulation sanguine.
La plasmine provient du plasminogène, une protéine inactive circulant dans le sang. Deux activateurs principaux transforment le plasminogène en plasmine :
- Le tPA (activateur tissulaire du plasminogène), libéré par les cellules endothéliales
- L’uPA (activateur de type urokinase), impliqué dans la migration cellulaire
Ce système fonctionne comme un interrupteur. La fibrinolyse s’active au bon moment pour éviter que le caillot persiste indéfiniment. Elle reste inhibée pendant la phase de réparation active pour préserver l’hémostase.
Les D-dimères constituent les produits de dégradation de la fibrine. Leur présence dans le sang indique qu’un caillot s’est formé puis dissous. Les médecins dosent ces marqueurs pour détecter certaines pathologies thrombotiques. Un taux normal se situe généralement sous 500 nanogrammes par millilitre.
Quand consulter rapidement (signes d’alerte)
Certains signaux nécessitent une évaluation médicale sans délai. Ne les ignorez jamais, même si la plaie vous semble mineure au départ.
Consultez dans les 24 heures si vous observez :
- Douleur qui augmente au lieu de diminuer après 48 heures
- Rougeur s’étendant au-delà de 3 centimètres autour de la plaie
- Peau chaude au toucher sur une zone élargie
- Gonflement qui s’accentue
- Écoulement épais, jaune verdâtre ou malodorant
- Fièvre supérieure à 38°C
- Frissons ou sensation de malaise général
Rendez-vous aux urgences immédiatement pour :
- Plaie profonde avec saignement abondant non contrôlé après 10 minutes de compression
- Morsure animale ou humaine
- Plaie très sale (terre, rouille, débris)
- Corps étranger visible dans la plaie
- Perte de sensibilité ou impossibilité de bouger la zone
- Plaie située sur le visage, les mains ou les parties génitales
Les personnes présentant certains facteurs de risque doivent consulter systématiquement. Si vous souffrez de diabète avec une glycémie à jeun supérieure à 1,26 gramme par litre, toute plaie nécessite un suivi médical. L’immunodépression (chimiothérapie, corticoïdes au long cours, VIH) justifie aussi une surveillance rapprochée.
Les plaies chroniques qui stagnent méritent une réévaluation. Un ulcère de jambe qui ne diminue pas de 30 % en surface après 4 semaines de soins bien conduits nécessite un avis spécialisé. Une escarre qui ne montre aucun bourgeonnement après 2 semaines doit être réévaluée.
À retenir
- La fibrine forme un réseau protéique essentiel pour arrêter les saignements et structurer la cicatrisation.
- Sur une plaie, elle apparaît comme un dépôt blanc jaunâtre gélatineux, généralement normal en quantité modérée.
- Une accumulation excessive ralentit la cicatrisation en créant une barrière physique empêchant la réparation tissulaire.
- Le débridement par un professionnel peut s’avérer nécessaire pour les couches épaisses gênant l’évolution favorable.
- Consultez rapidement en cas de signes d’infection (douleur croissante, rougeur extensive, pus, fièvre) ou si la plaie stagne malgré des soins adaptés.